Manifestaciones clínicas y analíticas
La MF es una enfermedad debilitante y progresiva, que puede presentar una amplia variedad de manifestaciones clínicas con distinto grado de gravedad según el paciente.

Un 30% de los pacientes son asintomáticos en el diagnóstico, pero la mayoría de los pacientes presentan síntomas desde el inicio de la enfermedad.
Los signos más característicos incluyen anemia, esplenomegalia acompañada o no de hepatomegalia, presencia simultánea en la sangre de elementos inmaduros eritroides y mieloides (leucoeritroblastosis) y síntomas constitucionales derivados del aumento del metabolismo (principalmente fiebre, sudoración nocturna y pérdida de peso).
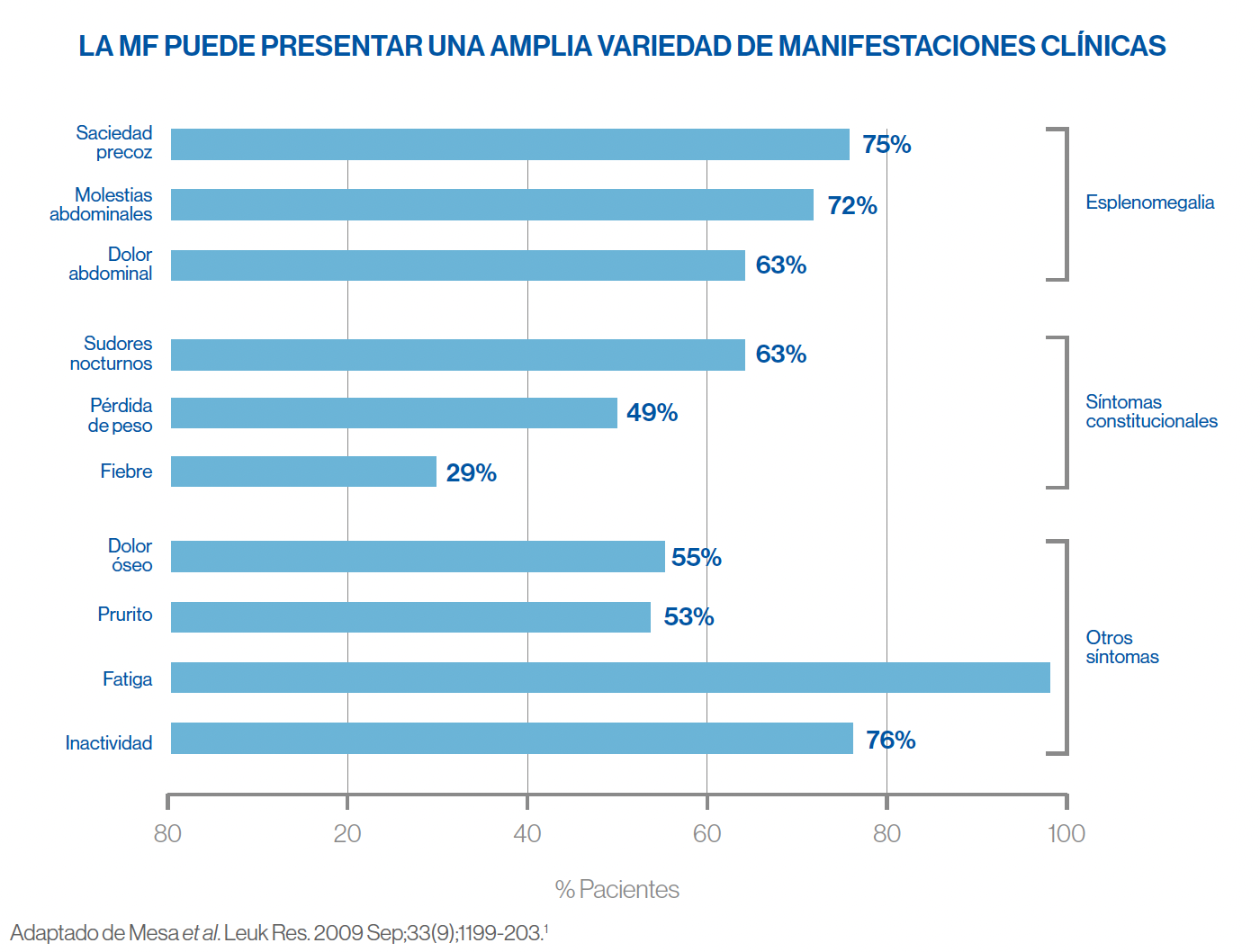
La esplenomegalia es uno de los signos más característicos de la MF. Hasta un 80% de los pacientes con MF presentan esplenomegalia. El incremento en el tamaño del bazo puede variar desde pocos centímetros hasta dar lugar a una esplenomegalia masiva, pudiendo llegar a pesar más de 10 kg.
La esplenomegalia se produce como consecuencia de la hematopoyesis extramedular. Este proceso de hematopoyesis secundaria también puede afectar al hígado, de modo que en algunos pacientes con MF puede coexistir la presencia de hepatomegalia y alteraciones de la función hepática. La esplenomegalia es la causa de algunos de los síntomas más debilitantes de la MF. Entre ellos se incluyen dolor abdominal, alteración de la función gastrointestinal, dificultad en la movilidad corporal, aumento de la saciedad y pérdida de peso. Paralelamente, la esplenomegalia puede producir el secuestro de componentes celulares de la sangre, acentuando la anemia y otras citopenias ya presentes por una hematopoyesis inadecuada. Igualmente, la esplenomegalia contribuye a la morbilidad asociada a la MF al producir saciedad temprana, síntomas gastrointestinales y caquexia. Aproximadamente un 10% de los pacientes con MF presentan esplenomegalia con sintomatología severa en el diagnóstico, mientras que el 50% de los pacientes desarrollará esplenomegalia sintomática a lo largo de los 4 años posteriores al diagnóstico.
Aunque no se incluye en los índices pronósticos IPSS, DIPSS y DIPSS-plus, una esplenomegalia mayor de 20 cm se ha relacionado inversamente con la supervivencia global.
En el análisis conjunto de los estudios COMFORT, el riesgo de muerte se incrementó en un 14% por cada 500cm3 extra en el volumen del bazo.
La aparición de citopenias de origen multifactorial y de gravedad variable entre los pacientes es una característica de la MF. Estas citopenias se relacionan con la presencia de niveles elevados de ciertas citoquinas; concretamente, la anemia dependiente de transfusiones se relaciona con las citoquinas IL-8 e IL-2R, la trombocitopenia con niveles aumentados de IP-10 (proteína inducida por interferón-y) y la leucocitosis con la presencia de IL-2R, FCH e IP-10.
Si bien tanto la anemia como la trombocitopenia relacionada con la enfermedad se considera un factor relevante en el pronóstico del paciente, no ocurre lo mismo con las citopenias derivadas del tratamiento.
En este sentido, el frotis de sangre periférica, con cuadro leucoeritroblástico, mielemia y hematíes en lágrima, puede ser una prueba útil de cribado.
La base biológica de los síntomas constitucionales de la MF se relaciona con el estado hipermetabólico causado por el exceso de producción de citoquinas inflamatorias. Concretamente, se ha observado una correlación clínica entre la presencia de niveles elevados de IL-6, IL-8 o IL-2R en la sangre y síntomas constitucionales.
- Astenia.
- Síntomas derivados de la hematopoyesis extramedular.
- Hipertensión portal.
- Hipertensión pulmonar secundaria.
1. Tefferi A, et al. Mayo Clin Proc. 2012;87:25–33. 2. Manual de recomendaciones GEMIN 2020. 3. Mesa RA, et al. Leuk Res. 2013;37:911-6. 4. Scherber R, et al. Blood. 2011;118(2):401-8. 5. Mesa RA, et al. Leuk Res. 2009;33(9):1199-203. 6. Cervantes F, et al. Blood. 2009;113:2895-901. 7. Passamonti F, et al. Blood. 2010;115:1703–8. 8.Mesa RA. Blood. 2009;113:5394–400. 9. Morel P, et al. Blood. 2010;115:4350–5. 10. Akpek G, et al. Bone Marrow Transplant. 2013;48:825-31. 11. Maffioli M, et al. Blood. 2014;124:Abstract 3187. 12. Vannucchi AM, et al. Haematologica. 2015;100:1139–45. 13. Abdel-Wahab OI et Levine R, Annu Rev Med 2009;60:233-45. 14. Hernandez Boluda JC. Br J Haematol. 2017 Apr 17. 15. Rumi E, et al. Blood. 2014;124 (7):1062–1069. 16. Al-Ali HK, et al. Leuk Lymphoma. 2016;57(10):2464-7. 17. Scherber R, et al. Blood. 2011;118(2):401-8.
Calidad de vida
La calidad de vida (CdV) de los pacientes con MF puede verse altamente comprometida por los síntomas derivados de la esplenomegalia y otros síntomas relacionados con la enfermedad como: sudoración nocturna, fiebre, prurito, sensación incómoda de calor, edema periférico y dolor óseo, entre otros.
La astenia, no necesariamente derivada de la anemia, se percibe como el síntoma más debilitante.
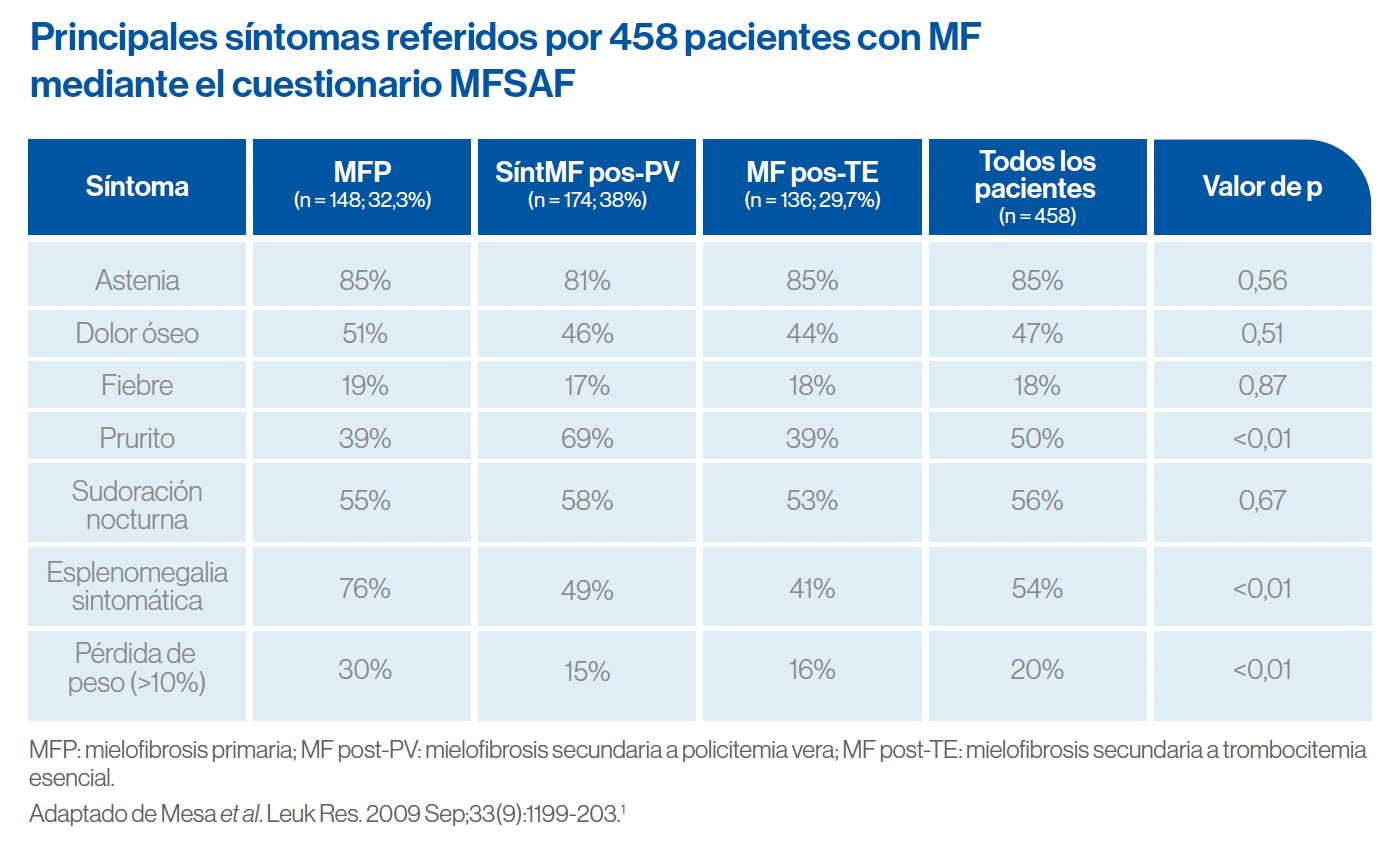
En un estudio con 402 pacientes diagnosticados con PV (n=l45), TE (n=l61) o MF (n=96), la mayoría de los pacientes reportaron que los síntomas asociados a la enfermedad eran frecuentes y severos, pero la carga de la enfermedad fue mayor en los pacientes con MF.
Un 94,7% de los pacientes con MF reportaron una disminución en la CdV, frente al 85,5% y el 76,8% de los pacientes con PV y TE, respectivamente. Los resultados de otros estudios muestran que la astenia registrada en pacientes con MF es similar o peor que la observada en aquellos con linfoma no-Hodgkin o en los tratados con quimioterapia por neoplasias hematológicas, y solo ligeramente mejor a la experimentada por pacientes con leucemia mieloide aguda (LMA). En cambio, la supervivencia media de los pacientes con MF es de 7 años y, por consiguiente, los pacientes con MF pueden vivir con síntomas debilitantes y una pobre CdV durante mucho tiempo.
El formulario de Evaluación de Síntomas en pacientes con NMP y la Puntuación Total de Síntomas (MPN-SAF-TSS de “Myeloproliferative Neoplasm Symptom Assessment Form Total Symptom Score”) valora la severidad (0 a 10) de 10 síntomas. Según la puntuación asignada, cada uno de ellos se considera severo (7 o más puntos), moderado (4-6), leve (1-3) o ausente (0). Esta escala permite monito¬rizar la evolución de los síntomas, no siempre acordes con el nivel de recuentos hematológicos y muchas veces infraestimados por los médicos, ayudando a dirigir el tratamiento al control de los mismos. Así, las guías de la NCCN y European Leukemia Net recomiendan su uso durante el curso del tratamiento.
Debido a que la mielofibrosis se presenta de formas muy variables, el uso de herramientas es muy útil para realizar un seguimiento de los síntomas.

1. Mesa RA, et al., Leuk Res. 2009 Sep;33(9):1199-203. 2. Miltra D et al. Cancer Med 2013,2:889-98. 3. Mesa RA et al Cancer 2007. 4. Scherber RM et al J Clin Oncol 2011, abstract 6610.